En el Día Mundial del Neurocirujano, conversamos con el especialista, experto en el tratamiento de complejas patologías cerebrales, quien a través de un microscopio de alta potencia traza la frontera de la vida en el pabellón.
Por Ana Moreno Switt
Directora de Página V
El Dr. Jorge Mura Castro, ha dedicado su vida a la neurocirugía, es reconocido internacionalmente por su calidad tanto técnica como teórica, su labor se centra en la respuesta temprana ante emergencias y el tratamiento de aneurismas, malformaciones vasculares y tumores, entre otras patologías que afectan el cerebro humano.
Se ha destacado por su labor, en la formación de la élite neuroquirúrgica en Chile, en el aula y en el pabellón, donde cada cirugía representa una oportunidad para traspasar su experiencia a otros profesionales.
Protagonista de la historia de la neurocirugía chilena del siglo XXI, su labor ha permitido tratar patologías, que antes se consideraban inoperables o con un alto riesgo vital, mediante técnicas mínimamente invasivas, lo que posibilita tratamientos con el menor daño esperable.
¿Qué lo motivó a formarse como neurocirujano?
En tercer año de medicina, comencé una ayudantía con el profesor de la universidad Dr. Mario Palestini Quiroz, un especialista muy importante en epilepsia y en estudios básicos, uno de los estudios que hicimos, que fue muy importante, fue el daño cerebral por tolueno, el solvente del neopreno. Nos dedicamos a estudiar los efectos neopreno en el cerebro desde tercer año hasta el séptimo año, como estudiante alumno de neurociencias.
Y la neurocirugía fue azar, ya que tenía la inquietud de la neurociencia, pero había que ganarse la beca para la especialidad y eso fueron circunstancia afortunadas, ya que tuve la posibilidad de ganarme la beca, en la Universidad de Chile, en el Instituto de Neurocirugía.
¿Cuántos años de carrera?
Desde el año 1995, ya son 31 años que estoy en la neurocirugía, primero de formación directa fueron 4 años y posteriormente de ejercicio 27 años, dedicado como neurocirujano, formado para tratar pacientes.
Fue reconocido como “Maestro de la Neurocirugía Chilena” por la Sociedad de Neurocirugía de Chile, usted ha expuesto que “Uno no es maestro, a uno lo hacen maestro”, una convicción que ha transmitido.
¿Qué nos podría comentarnos sobre este reconocimiento?
Muchas veces hablo con gente y me preguntan cómo se hace, si se postula a este reconocimiento; a mí me nombraron maestro en el año 2020. Y como se hace, creo que se hace enseñando, formando especialistas, dedicando tiempo, sacrificando muchos aspectos de la vida, de tiempo y de la familia. Es una consecuencia, porque uno tiene una convicción, de que en realidad es importante enseñar y transmitir, es una necesidad.
Por ejemplo uno puede ser bueno en algo y dedicarse a desarrollarlo nomas. Una cosa es saber lo que uno está haciendo y otra cosa es saber explicar lo que uno hace, es totalmente diferente el proceso mental, explicar y enseñar requiere de un esfuerzo mucho mayor, que te lleva a hacer las cosas mucho mejor como resultado; lo positivo, es que te obliga a hacerlo mejor.
¿Cuál es el mayor desafío de ser formador en esta disciplina?
El mayor desafío es tratar de siempre, de no estar atrasado y hacer cosas que sean buenas para los pacientes y buenas para los colegas también, que permitan un desarrollo. Es un desafío mantenerse al día, esto conlleva un esfuerzo grande, hay que dedicar tiempo, viajar a diferentes países, mirar cirujanos haciendo diferentes técnicas quirúrgicas, compartir las que uno hace, e ir aprendiendo detalles que permitan hacer mejores tratamientos para los pacientes, una retroalimentación permanentemente para mejorar.
¿Y la mayor satisfacción?
La mayor satisfacción es saber que hay un neurocirujano que yo he formado de Arica a Punta Arenas; bueno, y también en algunos otros países como Ecuador, Perú, Argentina, EE. UU., hay varios neurocirujanos, en varios países que llevan un poco la impronta de lo que uno les ha enseñado y eso provoca una gran satisfacción.
He operado a un poco más de 4.500 pacientes. Si uno piensa en eso considerando familias de cuatro personas, se podría decir que son unas 18.000 las personas en las que uno ha influido. Pero si sumo los 60 especialistas que he formado, el alcance se multiplica a cientos de miles de personas; eso marca la diferencia. Cuando uno piensa en términos individuales como médico, el impacto que puede tener es bajo; lo relevante es ver el alcance a través de los grupos humanos.
Profesor Dr. Mura ¿Qué les diría a sus colegas que están empezando y los futuros especialistas?.
Primero, hay que tener paciencia; las cosas toman tiempo. A mí me ha tomado 25 años hacer lo que hago y tratar de hacerlo bien. No es algo que se logre de un día para otro, requiere paciencia. Lo principal, y creo que es lo que marca la diferencia, es la perseverancia, porque los fracasos en este camino son muchísimos.
Me he fijado que la mayoría de las personas que no progresan es porque desisten por diferentes motivos: falta de coraje, ambición, materialismo o falta de convicción. Sin embargo, yo creo que la perseverancia hace que uno realmente logre vencer todas las dificultades, cuando se tiene claro lo que se quiere. Es difícil cuando uno es joven; ¿cómo va a saber uno lo que quiere si muchas veces no sabe si está haciendo lo correcto? Pero creo que es fundamental la convicción de que uno tiene que perseverar.
¿Cuántas horas de una semana, usted estima que pasa en un pabellón?
En promedio yo operó más o menos 120 pacientes al año, no son 52 semanas y normalmente, por viajes y otras actividades. En promedio son 3 hasta 4 pacientes semanales; y estamos hablando de cirugías de un mínimo de 6 horas. Normalmente yo le dejo las cirugías los lunes, miércoles, jueves y sábados, trato de descansar los domingos , y los martes y viernes veo a los pacientes en consultorio, es decir verlos antes de operar, después de operar y controlar.
Yo les explico a mis pacientes, que yo muchas veces no podré verlos después de la cirugía, cosa que no es una cosa de no tener interés, es una cosa de lógica, asistimos cirugías que van desde la 6 horas y algunas veces en situaciones complejas 12, 20 horas, por ejemplo; si yo estoy en una cirugía, el día lunes, que dura 12 horas, evidentemente durante ese día no los pude ver, ni pude hablar con las familias, ni nada de eso. Entonces hay que tener un equipo que apoye en esto.
Y los pacientes, tratar de entender, que cuando ellos estuvieron en el pabellón; yo me he preocupado solo de ellos y el resto no existían. Para mi es muy importante que ellos puedan entender esto, que yo no los vea, no significa que yo no esté preocupado por ellos.Pero cuando uno hace este tipo de patologías, estas son complejas, realmente el tiempo que consume el tratamiento es largo y altamente demandante.
Hablemos de innovación. Usted se ha destacado más allá de las fronteras de la práctica profesional clínica y académica, a impulsando técnicas de vanguardia como “MIPLATTA”, “Rediseño de Instrumental Quirúrgico”, “técnicas de Accesos Mini Pretemporales” y es pionero en Bypass Cerebral en Chile.
He tratado siempre de buscar nuevos desafíos y tratar de innovar. Innovar básicamente, muchas veces son los pequeños detalles; yo siempre le digo a los colegas que uno tiene, y es muy importante, seguir a las ideas y no a las personas, y se usa mucho en cirugía de que una persona hace por ejemplo una estadía con alguien, como conmigo y entonces dice: voy a hacer la técnica de Mura o cómo opera Mura, pero eso es un error, eso a uno lo obliga a mantenerse en eso, a no poder cambiar, ni avanzar.
Mientras que si yo digo: voy avanzar para aprender MiPlatta, qué es un acrónimo de una técnica quirúrgica que por supuesto yo la diseñe, pero no le pongo mi nombre, porque a lo que a mí me interesa es que la persona entienda la idea, para que después, si quieren hacer una mejoría, cambiar la técnica o aplicar algún otro instrumental puedan hacerlo. Hay que tratar de darle énfasis a las ideas, para que las personas puedan aprender ideas y de ahí mejorar.
Yo soy neurocirujano y eso es mi quehacer, es lo que hago, es lo que me motiva y trato de hacerlo lo mejor posible, y eso conlleva operar, enseñar, aprender, diseñar instrumentos; si yo veo que un instrumento no sirve, voy intentar hacer un instrumento que me permita hacer lo que yo hago, lo mejor posible.
Y si veo mal, trato de influir en aquello que se usa para ver, que son los microscopios, exoscopio, endoscopios. Y si la técnica quirúrgica me parece que se puede mejorar, que es lo que me pasó con la técnica de base del cráneo para los meningiomas y aneurismas, había que cambiar, por que los resultados no eran los que yo creía que podían ser; y por eso que surge MiPlatta, que es una técnica mínimamente invasiva, que es similar a las técnicas previas, pero es diferente.
La originalidad en todos los aspectos del desarrollo del ser humano, es muy rara, es una excepción, no es la regla; y las diferencias hay que tener ojos para verlas.
Yo hice cirugía clásica hace diez años atrás y hoy enseño y trato de promover lo que hago. Los jóvenes están más dispuestos, y probablemente me pasa ,y me va a pasar a mí también, cuando uno es mayor, se pone rígido y resistente a los cambios, pero uno ve los resultados y eso es el mejor indicador.
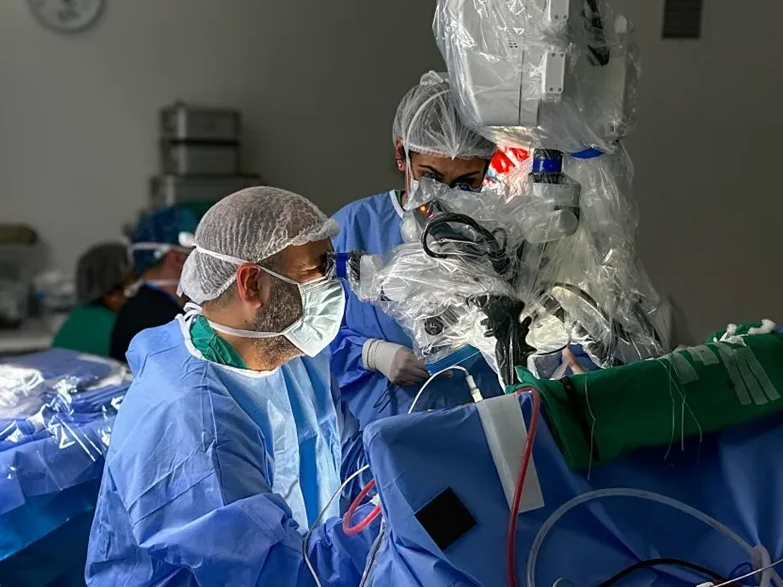
En comparación con sus inicios en pabellón ¿Cómo ha disminuido el riesgo?
Ha disminuido el riesgo, principalmente, porque hace 20 años lo hacía prácticamente solo, no solo, pero yo estaba desde el principio; y si la cirugía duraba 20 horas, yo estaba las 20 horas, lo cual no es bueno física ni mentalmente. Había procedimientos que nadie sabía; entonces teníamos que crear la enseñanza y formar especialistas. Eso es muy importante, ya que cada integrante del equipo tiene un rol que es importante, por ejemplo, un equipo hace el acceso, después yo opero con el equipo hace la cirugía y otro equipo cierra; y todos estos procesos son bien específicos y tienen sus diferentes dificultades y secretos.
Así se permite el crecimiento y el perfeccionamiento. Porque cada persona va evolucionando según sus propias habilidades, y esto disminuye el riesgo, si solamente una persona en el pabellón sabe lo que hace y el resto está para ayudar y observar, la posibilidad de error es mucho más grande, Mientras que si otros saben lo que hay que hacer, van a poder ayudarlo; y eso es lo que finalmente disminuye el riesgo, un equipo humano capacitado.
Entonces, usted le da valor al capital humano especializado de la mano del avance de la tecnología.
La tecnología es muy importante; cuando está muy atrasada, se produce una brecha con lo mejor, con el denominado «estándar de oro». Nuestra brecha en Chile ha ido disminuyendo, hace 20 años, cuando yo partí, era gigante: trabajábamos con microscopios de mala resolución y con un instrumental, que sin duda ha evolucionado mucho. Prácticamente, yo diría que esa brecha hoy es mucho menor y, cuando la brecha tecnológica es baja, la diferencia la hace el factor humano.
Lamentablemente, pareciera que el factor humano ha disminuido. Ahora está la IA y creo que en el futuro operarán los robots; eso va a existir, pero no ahora. Yo no vivo en el mañana, vivo en el presente. Me parece extraordinario que exista un robot capaz de hacer lo que yo hago; así yo podría ir a mi casa a descansar. Eso sería maravilloso y que los pacientes anduvieran súper bien, pero mientras eso no exista, nosotros tenemos que seguir trabajando.
¿Hacia dónde apuntan sus actuales desafíos profesionales?
Actualmente, lo que más me importa es la enseñanza; formar nuevos neurocirujanos que puedan aplicar estas técnicas y seguir desarrollándose. Creo que es muy importante para fortalecer nuestra red pública y privada. Los pacientes del sistema privado de salud, también tienen derecho a tener acceso a una buena medicina. Y esto no tiene que ver con los edificios, sino con las personas. Hay que formar gente, que pueda tratar a los pacientes y garantizar el acceso a un tratamiento de excelencia; mi preocupación es que en todo lugar del país haya gente buena, ese es mi gran desafío.
¿Cómo visualiza el futuro de la neurocirugía?
Toda tecnología bien empleada es útil, pero no puede producir una atrofia en la persona, algo que veo que está ocurriendo en diferentes aspectos del conocimiento humano, no podemos dejar de pensar ni de saber; uno debe tener el sustrato.
Uno tiene que rescatar lo positivo de la tecnología; hay que tratar de sacarle provecho a la IA y no descansar en ella. Es decir, no hay que dejar de pensar, de estudiar ni de saber. No puede ser que uno le pregunte algo a alguien más joven sobre cualquier tema y saque el teléfono; entonces yo les digo: “Sentémonos y que nadie saque el teléfono para que veamos cuánto sabemos de esto sin conectarnos a un aparato”, eso hoy no nos está ayudando.
En el futuro, nos podremos colocar un electrodo y tendremos acceso a internet de inmediato; haremos una búsqueda y probablemente leeremos la información en el ojo. Eso existirá, posiblemente, en el corto plazo y creo que será un ahorro en el desgaste de la memoria.
Pero, una cosa es el conocimiento y otra la ejecución. La IA es una inteligencia en una computadora, pero ¿cómo llevamos eso al mundo físico? Con la robótica, hay que orientarse hacia un desarrollo conjunto de la robótica y la IA; para la medicina es muy positivo y me imagino que será un gran avance.
La IA estudiará todas las cirugías que uno realiza y será capaz de replicar esos movimientos en un robot para que este opere. Sin embargo, siempre será vital quién toma las decisiones, la IA toma decisiones lógicas, pero me he dado cuenta de que, en ciertos procedimientos, hay que tomar decisiones “ilógicas” o basadas en la intuición y el sentimiento cuando las cosas se complican. No sé si eso se podrá replicar; por eso, creo que lo más importante seguirá siendo siempre el factor humano.
Actualmente se desempeña como jefe del Servicio de Urgencia del Instituto de Neurocirugía, (INCA). ¿Cuántos años ha estado liderando esta unidad?. Y ¿qué nos podría comentar sobre la evolución de las patologías asociadas a accidentes cerebrovasculares (ACV)?
No sabría decir la fecha exacta, pero he estado muchísimos años; creo que ya son más de quince. Hoy vemos un aumento en el diagnóstico, principalmente por una mejoría en la tecnología, que nos permite diagnosticar los ACV. Además, en la última década, diría yo, ha surgido una mayor conciencia de todo lo que involucra esta patología y ha mejorado mucho el tratamiento, sobre todo el del ACV isquémico, hoy se logran destapar las arterias, principalmente por vía endovascular; es decir, por dentro de los vasos sanguíneos. Al destaparlas, los pacientes se salvan y se recuperan positivamente con una atención oportuna, algo que antes no ocurría. Entonces hay mucho potencial en lo que podemos lograr para producir un mejor resultado clínico en estos pacientes.
Según la Sociedad de Neurocirugía de Chile, hasta el 90% de los ACV son prevenibles.¿Qué nos podría comentar?
Se pueden prevenir, pero básicamente con medidas de salud pública: controlando la presión arterial, el colesterol y el hábito de fumar, entre otros factores. Sin embargo, realizar una prevención específica de las patologías es algo que todavía no hemos logrado. Creo que, en algún momento, la humanidad determinará los factores que hacen que se desarrollen estas patologías. Es algo que aún no ocurre, pero pienso que sucederá pronto; aunque, por ahora, todavía no contamos con esa tecnología.
¿Es posible, notar el daño en una persona cuando tiene estos malos hábitos?
Sí, por supuesto, sobre todo en pacientes con tabaquismo o diabetes, se nota; es una complicación. Uno observa la calidad de las arterias y se encuentran totalmente ateroscleróticas, con cambios adenomatosos, engrosamiento de la pared, calcio y acumulación de colesterol. Es realmente tremendo, estos pacientes tienden a cicatrizar mal.
¿Cuáles serían los esfuerzos prioritarios a nivel país, para avanzar hacia un modelo que garantice una capacidad de respuesta temprana y oportuna ante un ACV a lo largo de Chile?
Creo que, principalmente en lo que respecta a la patología vascular cerebral, es fundamental contar con especialistas capacitados para manejarla: neurólogos y neurocirujanos, así como intervencionistas especializados. También es vital disponer de la tecnología necesaria. Bajo mi conocimiento, en la mayoría de las regiones del país ,ya contamos con el equipamiento para tratar a estos pacientes, pero necesitamos tecnología y recurso humano de la mano con protocolos de manejo estandarizados.
Queremos alejarnos de su quehacer profesional y acercarnos a la persona. ¿Cómo coexisten el neurocirujano y el ser humano frente a esa fina y vulnerable frontera que une la vida y la muerte; ese umbral que define el resultado de cada cirugía?
Creo que lo principal es tener siempre claro que, si bien lo que hacemos es un trabajo, no es lo mismo que los demás trabajos y no me refiero por la importancia, sino porque uno nunca debe dejar de ver al paciente. A mí me ha tocado ser paciente y me ha tocado que mis familiares lo sean; y lo más relevante es no olvidar nunca eso: que uno está tratando con personas y hay que ser empático.
Quizás no soy empático en la forma en que contengo a los pacientes, pero lo soy desde lo que hago. Nunca olvido, mientras opero, que cualquier error que cometa producirá un cambio definitivo en esa persona y en su familia. Hay que actuar con una responsabilidad inmensa, que implica, muchas veces, sobrellevar el cansancio, las incomodidades físicas; en el quirófano, todo eso debe ser secundario.
Nunca olvidar, que ese ser humano, está totalmente entregado a lo que uno está haciendo, esto es muy importante, es relevante, sobre todo en los by pass, donde no hay segundas oportunidades. Es decir, es así de simple, o queda perfecto o no funciona, no hay margen.
En la vida hay pocas cosas que no permitan un margen, de tiempo o desempeño, y manejar esa falta de margen, genera un estrés tremendo, que no todos pueden sobrellevar.
Por lo que nos comenta, es evidente que los pacientes y sus familias muchas veces no dimensionan la magnitud de lo que ocurre en el quirófano y, como bien dice, simplemente se entregan a sus manos.
Así es. Muchas veces no se dimensiona el esfuerzo que conlleva; hay cirugías de una complejidad extrema. Existen situaciones donde no hay visibilidad y, adicionalmente, el cerebro se mueve; es decir, no siempre se tiene certezas, y así, siempre no hacer daño. Es difícil, son situaciones de mucha complejidad y muchas veces, no lo entienden los neurocirujanos que saben del tema, como lo van a entender los familiares.
Hay personas que sí lo comprenden desde su perspectiva y valoran el esfuerzo, pero hay otras que lo toman mal. Te preguntan por qué la cirugía se demoró tanto o piensan que algo salió mal. Y no salió nada mal; me demoré, precisamente, para que saliera todo bien. A veces las cosas hay que hacerlas más lento para asegurar el éxito. Pero yo los entiendo: todos quieren que el resultado sea perfecto, llevo treinta años haciendo esto.
En su trayectoria, usted ha operado a más de 4500 pacientes y entiendo que lleva un registro de cada uno. ¿Cómo enfrentan sus pacientes y familias estos complejos procesos?
Creo que lo que más ayuda es la actitud. El paciente posee un “aura” propia que influye enormemente en su recuperación. Hay quienes entran derrotados y, normalmente, a ellos les cuesta más salir adelante. En cambio, hay pacientes que entran con una mentalidad triunfadora, con una actitud positiva e incluso alegre; ellos, pase lo que pase y aunque atraviesen las situaciones más difíciles, logran recuperarse. Creo que esto tiene mucho que ver con la estructura personal de cada persona.
Algunos vinculan esa fortaleza con la fe, ya sean católicos, evangélicos o mormones, porque creen y confían en el futuro; pero va más allá de la religión: es una disposición vital. Por otro lado, en el postoperatorio, la familia juega un rol crucial. Hay familias positivas y proactivas, que son parte de la recuperación. Pero también hay otras que actúan como “contralores”: se sitúan en una posición distante, cuestionan y critican el proceso, lo cual resulta muy negativo. Hay de todo, y uno debe lidiar con esto con mucho respeto.
¿La complejidad y las dificultades no terminan, entonces, en el pabellón?
Mi prioridad siempre es que el paciente esté bien, pero en el postoperatorio hay que tratar con todo su entorno: padres, cónyuges, hijos y todas las relaciones posibles. Una vez me pasó algo muy particular: vi a una paciente recién operada reconfortando a su propia madre. Es evidente que nos enfrentamos a crisis familiares de alto estrés, pero nunca hay que olvidar que el foco central es el paciente.
Uno debe saber lidiar con todo eso; muchas veces te toca hacer de psicólogo, terapeuta o consejero de fe. Imagínese lo que es enfrentarse, a veces, a diez familiares con caracteres distintos: unos están agradecidos, otros enojados, algunos destruidos o estresados y uno debe aprender a gestionar diferentes estados emocionales.
Usted ejerce en el Instituto de Neurocirugía (INCA), pero ¿dónde pueden consultarle aquellos pacientes que no pertenecen al sistema público de salud?
Atiendo en mi consulta privada en Providencia; el contacto inicial se puede realizar a través de correo electrónico en: neurocirugia; y realizó intervenciones en diversas clínicas de Santiago y también voy a regiones según sea necesario, donde operamos con equipos de diferentes localidades.

Para finalizar esta entrevista, ¿Lo queremos saludar en el Día Mundial del Neurocirujano!
Muchos lo conmemoran el 8 de abril en honor al Dr. Harvey, Cushing padre de la neurocirugía moderna en Estados Unidos (nacido el 8 de abril de 1869).
Para mí es fundamental reconocer también a otros dos grandes referentes. Primero, al Dr. Victor Horsley (nacido el 14 de abril de 1857), padre de la especialidad en Inglaterra y considerado por muchos el primer neurocirujano del mundo. Y, por supuesto, al Dr. Walter Dandy (nacido el 6 de abril de 1886), discípulo de Cushing, quien perfeccionó muchas de las técnicas que utilizamos hasta hoy.
Es importante mencionar que, gracias a una estadía que el Dr. Alfonso Asenjo —padre de la neurocirugía en Chile— realizó con el Dr. Dandy, el Dr. Asenjo se enamora de esta disciplina y crea la especialidad en Chile y Latinoamérica, creando el Instituto de Neurocirugía en 1939 (actualmente el INCA).
Personalmente; yo lo celebro el 14 de abril. Me gusta recoger el 6 y el 8 de abril; su suma da 14, lo que para mí simboliza una analogía que une a estos grandes maestros.
Esta entrevista busca visibilizar los avances de la neurocirugía en Chile, destacar esta especialidad a través de la conversación con el Dr. Jorge Mura, a quien quisimos reconocer; junto con el equipo de profesionales que lo han acompañado, por el incuantificable valor de su trabajo. Y por el orgullo que representan para Chile; y por sobre todo, lo que significa y representan para sus pacientes y familias.

